Основными целями исследовательской работы являются определение изменения клинико-функциональных показателей, изменения количества периферических иммунных клеток и анализ метаболических показателей при выздоровлении от короновируса.
На сегодняшний день острые респираторные заболевание (ОРЗ) не утратили своей актуальности в условиях пандемии, вызванной COVID-19 в мире, и занимают первое место среди всех заболеваний в структуре инфекционной патологии. В 2019–2022 гг. коронавирус был диагностирован в общей сложности у 648 млн пациентов в 221 стране мира, из них 6,65 млн умерли. В Узбекистане коронавирус диагностирован в общем у 248 тыс. пациентов, 1637 из них скончались [1]. Учитывая широкое распространение COVID-19 по всему миру, изучение динамики физиологических показателей организма после выздоровления от болезни является одной из актуальных проблем физиологической науки. Соответственно, важное значение имеет комплексное исследование этиологии, физиологии, клинико-физиологических особенностией коронавируса в регионах, знание епроцессов при восстановлении от него.
По результатам серологического и филогенетического анализа класс коронавирусов был разделен на 4 группы: альфакоронавирусы, бетакоронавирусы, гаммакоронавирусы и дельтакоронавирусы. Млекопитающие являются естественным источником большинства коронавирусов, известных науке на сегодняшний день. В основном естественный хозяин – летучие мыши, промежуточный – верблюды [2]. 11 февраля 2020 г. Международный комитет по таксономии вирусов назвал возбудителя инфекции COVID-19 – SARS-CoV-2. Новый коронавирус SARS-CoV-2 представляет собой одноцепочечный РНК-вирус, относящийся к семейству Coronaviridae, Beta-CoV B., длиной 100 нм, который, как и другие представители этого семейства (SARS-CoV и MERS-CoV), входит во II группу возбудителей [3].
Первоначально большинство случаев прямой передачи заболевания среди людей было выявлено среди медицинских работников, контактировавших с больными. Основным источником инфекции является инфицированный человек, он опасен в латентный период болезни и при ее клинических проявлениях. В случае коронавирусной болезни восприимчивость к инфекции чрезвычайно высока среди всех групп населения, а в группы риска входят лица старше 60 лет, лица с хроническими (респираторными, сердечно-сосудистыми, онкологическими заболеваниями, сахарным диабетом), при которых летальный исход составляет от 2 до 4% [4, 5].
Первые симптомы COVID-19 включают лихорадку (90%), сухой кашель или с небольшим количеством мокроты (80%), одышку (55%), миалгию и утомляемость (44%), стеснение в груди (20%), головную боль (8%), кровохарканье – кровавый кашель (5%), диарею и тошноту (3%). Эти симптомы в начале инфекции могут наблюдаться даже при отсутствии повышения температуры тела. Известно, что наиболее частым клиническим проявлением нового варианта коронавирусной инфекции является двусторонняя пневмония, а у 3–4% больных развивается острый респираторный дистресс-синдром (ОРДС – Acute Respiratory Dissist Syndrome) [6]. После того как вирусы связываются с рецепторами хозяина (прикрепление), они проникают в их клетки путем эндоцитоза или слияния мембран (пенетрация). После высвобождения вирусного содержимого внутри клеток вирусная РНК поступает в ядро для репликации. Вирусная мРНК используется для производства вирусных белков (биосинтез). В связи с тем, что рецептор AСE2, обеспечивающий проникновение SARS-CoV-2 в клетки, находится во всех жизненно важных органах, COVID-19 является системным заболеванием.
Материалы и методы исследования
Общий и биохимический анализ крови проводили в 16-й семейной поликлинике Алмазарского района г.Ташкента и в многопрофильной поликлинике Ташкентской медицинской академии. Анализы проводили на биохимическом анализаторе BA-88A Mindray Co.Ltd (KNR). Использовали реактивы HUMANGmbH (Германия). Исследование проводилось в помещении с умеренной температурой (26оС). Участие в исследовании является добровольным и нефинансируемым [7, 8]. Исследовательская работа проводилась в условиях сохранения анонимности участников с соблюдением правил научной этики. Цитометрические исследования проводили на микроскопе ВМ 1800 по установленным стандартам [9]. Подсчет лейкоцитов проводили с помощью камеры Горяева и автоматических счетчиков под микроскопом Биологик ВМ 1800. Результаты получены с использованием программ Exsell и OriginPro2017 (OriginLab Corporation, США). Полученные результаты обрабатывали с использованием критерия Фишера, t-коэффициента Стьюдента. Определяли среднее арифметическое (M), стандартное отклонение (±m) и статистическую достоверность (р). При р≤0,05 результаты считались статистически достоверными на уровне 95%.
Участники исследования были разделены на 4 экспериментальные и 2 контрольные группы для анализа клинических характеристик в пост-COVID-19 периоде. В 1-ю группу на основании добровольного согласия были отобраны лица с тяжелым течением COVID-19, 2–3 месяца выздоровления, в возрасте до 40 лет, без хронических заболеваний (n=25). Во 2-ю группу на основе добровольного согласия были отобраны лица со среднетяжелой и нетяжелой формами COVID-19, через 2–3 месяца после выздоровления, не старше 40 лет и без хронических заболеваний (n=25). Вторую контрольную группу составили здоровые люди в возрасте 41–55 лет, не инфицированные COVID-19 (n=12). В 3-ю группу на основании добровольного согласия были отобраны лица с тяжелым течением COVID-19, через 2–3 месяца после выздоровления, не старше 41–55 лет, без хронических заболеваний (n=25). В 4-ю группу на основании добровольного согласия были отобраны лица со среднетяжелой и нетяжелой формами COVID-19, через 2–3 месяца после выздоровления, не старше 41–55 лет, без хронических заболеваний (n=25).
Результаты исследования и их обсуждение
В группах на основании опросника и стандартных методик было определено следующее: в 1-й группе по сравнению с контрольной группой результаты ЧСС были выше на 12%, ЧД на 12% и САД на 10% выше, чем в контрольной группе. Выяснилось, что у переболевших легкой формой COVID-19 наблюдалось повышение СЧЧ на 11% и 9%. Предполагалось, что это результат кислородного голодания во время болезни (таблица).
При анализе гематологических показателей в период COVID-19 и пост-COVID-19 в группе 30–40-летних участников со средним возрастом 36,64±2,13 года количество лейкоцитов увеличилось на 26% при тяжелых формах течения заболевания, средний возраст составил 46,1±1,87 года, вторым по величине было установлено, что лейкоциты увеличились на 19,2% в 1-й группе и на 19,7% во 2-й группе после выздоровления, а количество моноцитов увеличилось в 4,0 раза по сравнению с периодом заболевания (рис. 1).
В ряду эозинофилов наблюдалась слабая эозинопения: 0,017±0,01·109 кл/л (р<0,01) и 0,021±0,03·109 кл/л (р<0,01) в 1-й и 2-й группах соответственно. В динамике после заболевания наблюдалось увеличение количества эозинофилов, на 4-й неделе они составили 0,09±0,04х109 кл/л (р<0,05), 0,20±0,11х109 кл/л (р<0,05) соответственно. У пациентов с тяжелым течением заболевания наблюдалась легкая эозинопения.
Анализ клинических признаков, функциональных показателей в пост-COVID-19 периоде (М±m)
|
Группа |
Курение да / нет |
Алкоголиз да / нет |
Температура (℃) |
ЧСС (раз. мин) |
ЧД (раз. мин) |
САД мм рт. ст. |
|
К1 (n=12) |
0/12 |
0/12 |
36,4±0,01 |
73,2±0,4 |
18,8±1,2 |
113,3±8,61 |
|
Г1 (n=25) |
10/15 |
4/21 |
36,7±0,27* |
85,6±0,8* |
24,2±2,2 |
118,4±10,17 |
|
Г2 (n=25) |
9/16 |
0/25 |
36,4±0,24** |
82,2±0,6* |
18,4±1,9* |
116,2±12,66 |
|
К2 (n=12) |
0/12 |
0/12 |
36,2±0,04 |
72,5±0,3 |
18,6±0,9 |
115,2±5,51 |
|
Г3 (n=25) |
5/20 |
2/23 |
36,8±0,07** |
86,1±0,4* |
24,6±1,4* |
128,4±5,04 |
|
Г4 (n=25) |
6/19 |
3/22 |
36,6±0,18** |
81,5±0,5* |
18,2±1,6* |
131,2±6,01 |
Примечание: *– p<0,05; ** – p<0,01; ***– p<0,001.
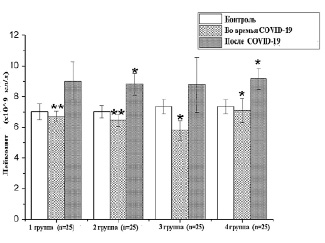
Рис. 1. Анализ лейкоцитов в период восстановления (М±m) (единица измерения – кл/л; *– р<0,05; **– р<0,01; ***– р<0,001)
При изучении биохимических показателей обмена крови при выздоровлении от COVID-19 было установлено, что в 1-й группе, имевшей тяжелое течение заболевания, в первой большой группе в период COVID-19 уровень глюкозы повышался в 1,6 раза по сравнению с контролем, а во 2-й группе он увеличился в 1,4 раза, уровень сахара в крови после перенесенного заболевания был значительным. Установлено, что он увеличился на 10%.
Холестерин защищает клетки от активных форм кислорода. Он необходим для нормального функционирования многих рецепторов, в том числе MHC-II на иммунных клетках и иммунного ответа [10]. По этой причине мы рассмотрим изменения в иммунных клетках и уровне холестерина в период восстановления после COVID-19. Содержание общего холестерина составило 5,01±0,87 ммоль/л (р<0,05) и 4,12±0,13 ммоль/л (р<0,001) в 1-й и 2-й группах во время заболевания и 5,32±0,0,21 ммоль/л (р<0,001) (р<0,05) и 3,26±0,34 ммоль/л (р<0,001) после заболевания. Установлено, что у перенесших нетяжелую форму показатель снизился до нормы, а у перенесших тяжелую форму был в 1,6 раза выше, чем в контроле (рис. 2).
Также были проанализированы соответствующые липопротеины. Липопротеины высокой плотности (ХС ЛПВП) – полезный пластический элемент для организма – составили 1,12±0,018 ммоль/л (р<0,01) в период заболевания в 1-й группе и 1,03±0,032 ммоль/л (р<0,01) после заболевания . Установлено, что полезные липопротеины снизились до критического уровня в 1,5 раза по сравнению с контролем. Во 2-й группе наблюдалась обратная тенденция, до и после заболевания содержание липопротеинов составило 1,31±0,021 ммоль/л (р<0,05) и 1,40±0,054 ммоль/л (р<0,01) соответственно.
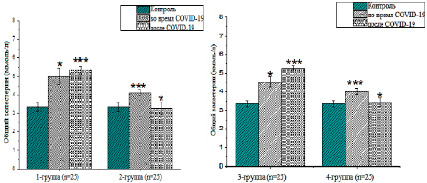
Рис. 2. Анализ общего холестерина в период восстановления (единица измерения – ммоль/л; *– р<0,05; **– р<0,01; *** – р<0,001)
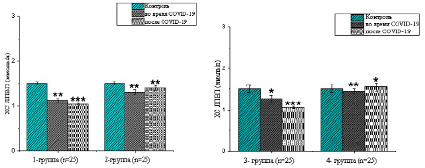
Рис. 3. Анализ количества ХС ЛПВП в крови (М±m) (единица измерения – ммоль/л; * – р<0,05; **– р<0,01; ***– р<0,001)
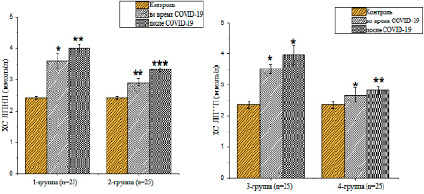
Рис. 4. Анализ количества ХС ЛПНП в крови (М±m) (единица измерения – ммоль/л; * – р<0,05; **– р<0,01; ***– р<0,001)
Показатель находится ниже контрольного уровня, но динамично восстанавливается до нормального уровня (рис. 3).
Вредные липопротеины низкой плотности – ХС ЛПНП – в 1-й и 2-й группах заболевания были 3,58±0,24 ммоль/л (р<0,01) и 2,92±0,12 ммоль/л (р<0,01) соответственно, а после заболевания – 4,01±0,03 ммоль/л (р<0,01) и 3,31±0,04 ммоль/л (в<0,01) в 1-й и 2-й группах соответственно. Установлено, что их количество увеличилось в 1,6 и 1,4 раза по сравнению с контролем (рис. 4).
Заключение
Метаболизм липидов нарушается при вирусных инфекциях. Липиды входят в состав вирусных и клеточных мембран. Вирусы должны регулировать синтез липидов в клетке-хозяине, чтобы производить липиды, необходимые для мембран и оболочек. Холестерин и жирные кислоты – факторы, необходимые для репликации вируса, являются особенно важными компонентами вирусных мембран, поэтому высокий уровень холестерина в крови делает период восстановления после COVID-19 проблематичным. COVID-19 – системное заболевание, существенно влияющее на систему кроветворения, метаболизм и гемостаз. В связи с тем, что после заболевания наблюдаются нарушения метаболизма липидов, лимфоцитопения и эозинопения, динамический контроль биохимических показателей и количества кроветворных элементов является одним из важнейших факторов выздоровления. Исходя из этого, мониторинг динамики гематологических показателей и количества лейкоцитов помогает контролировать период выздоровления от заболевания и своевременно проводить профилактические мероприятия.
Библиографическая ссылка
Ахмедова Г.Б. кизи, Зарипов Б. АНАЛИЗ ФИЗИОЛОГИЧЕСКИХ И КЛИНИЧЕСКИХ ПОКАЗАТЕЛЕЙ В ПЕРИОД ВОССТАНОВЛЕНИЯ ПОСТ-COVID-19 // Научное обозрение. Биологические науки. 2022. № 4. С. 107-111;URL: https://science-biology.ru/ru/article/view?id=1302 (дата обращения: 20.05.2026).
DOI: https://doi.org/10.17513/srbs.1302


 science-review.ru
science-review.ru